Bệnh tim mạch đã trở thành một trong những bệnh lý gây tử vong hàng đầu trên thế giới. Theo thống kê của Tổ chức y tế thế giới (WHO) năm 2015, hằng năm có khoảng 17,5 triệu người tử vong do bệnh lý tim mạch, trong đó chủ yếu là bệnh tim mạch do xơ vữa (bệnh động mạch vành, bệnh mạch não, bệnh động mạch ngoại vi và các vi mạch…). Trong đó, bệnh động mạch vành chiếm 14% số tử vong toàn cầu, là nguyên nhân chính làm giảm số năm sống và chất lượng sống của bệnh nhân.
Động mạch vành là hệ thống cung cấp máu và nuôi dưỡng cơ tim. Bệnh động mạch vành gây ra bởi sự hình thành và tích tụ mảng xơ vữa ở trong lòng các mạch máu này, dẫn tới thu hẹp diện tích lòng mạch và giảm lượng máu tới nuôi tim.
Bệnh nhân có nguy cơ cao bệnh mạch vành, đã được chẩn đoán bệnh mạch vành hoặc sống sót sau một cơn nhồi máu cơ tim sẽ được bác sỹ chỉ định phương pháp điều trị dùng thuốc. Bên cạnh đó, thay đổi và quản lý lối sống cho bệnh nhân cũng góp phần giúp giảm nguy cơ tiến triển hoặc tái phát những biến cố tim mạch nghiêm trọng trong tương lai.
Theo Hướng dẫn chẩn đoán và quản lý hội chứng động mạch vành mạn của Hiệp hội tim mạch châu Âu (ESC) năm 2019, điều chỉnh lối sống và kiểm soát nguy cơ ở bệnh nhân bao gồm 10 yếu tố sau:
1. Hút thuốc lá
Hút thuốc lá làm tăng sự phát triển của mảng xơ vữa và khả năng hình thành huyết khối thông qua việc làm rối loạn chức năng nội mô mạch máu, tăng quá trình oxy hóa, tăng viêm và rối loạn chức năng vận mạch.
Cai thuốc lá giúp cải thiện tiên lượng, giảm 36% nguy cơ tử vong ở bệnh nhân có bệnh động mạch vành mạn (ĐMVM), là biện pháp phòng ngừa hữu ích nhất cho bệnh nhân sau nhồi máu cơ tim.

Các biện pháp cai thuốc lá bao gồm: liệu pháp tâm lý, thuốc thay thế nicotin hoặc các thuốc khác. Nếu khó khăn trong việc cai thuốc lá, bác sỹ có thể hỗ trợ bằng cách sử dụng phối hợp các phương pháp trên và có thể giúp tăng tỷ lệ bỏ thuốc lá cao gấp 4 lần.
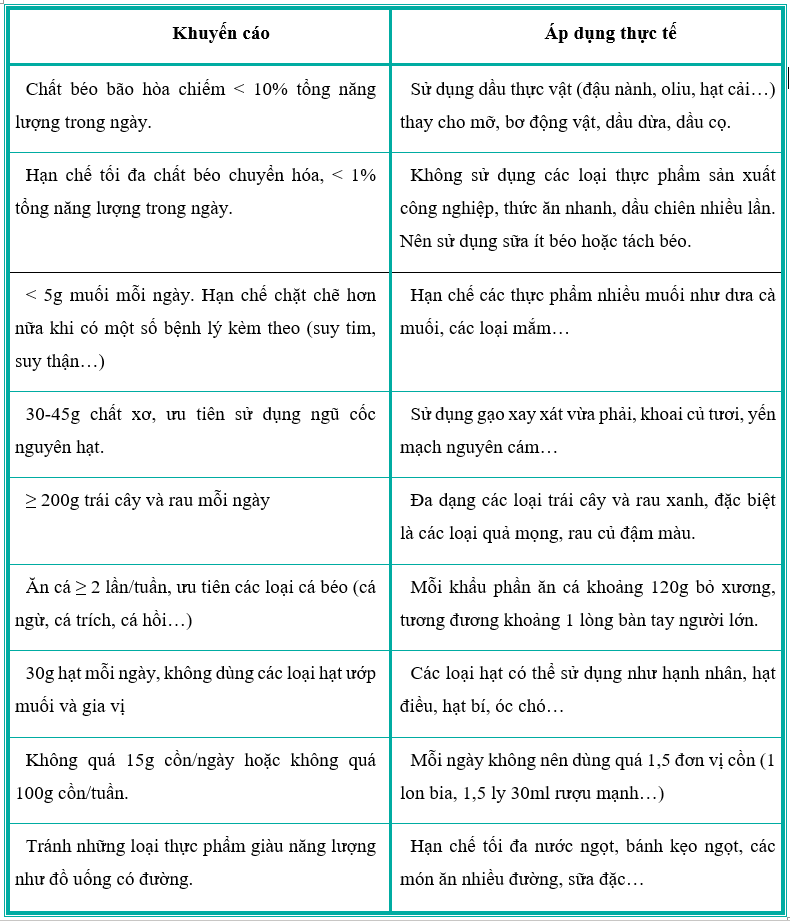
2. Chế độ ăn và đồ uống có cồn
Chế độ ăn uống không lành mạnh là nguyên nhân hàng đầu gây ra bệnh mạch vành và các biến cố tim mạch do xơ vữa. Từ bỏ những thói quen không có lợi và duy trì một chế độ ăn lành mạnh ở bệnh nhân mắc bệnh ĐMVM làm giảm nguy cơ tử vong và các biến cố tim mạch.
3. Quản lý cân nặng
Thừa cân được định nghĩa là khi BMI ≥ 25kg/m2 và béo phì khi BMI ≥ 30kg/m2. Nguy cơ biến cố tim mạch và tử vong do tim mạch ở những bệnh nhân thừa cân, béo phì cao hơn những người có chỉ số cơ thể (BMI) bình thường. Béo phì liên quan đến tuổi thọ ngắn và phát triển bệnh tim mạch ở độ tuổi sớm hơn.
Duy trì vòng bụng < 90cm đối với nam giới châu Á và < 80cm đối với phụ nữ được khuyến khích để giảm thiểu nguy cơ các bệnh lý tim mạch, chuyển hóa. Giảm cân chủ động có lợi ích đáng kể, giảm thiểu những kết cục xấu của bệnh mạch vành.

Giảm cân bằng phương pháp cắt giảm năng lượng dư thừa, duy trì mức năng lượng ăn vào theo nhu cầu khuyến nghị, cắt giảm chất đường bột và thay thế chất béo bão hòa bằng chất béo chưa bão hòa, kết hợp với tăng cường hoạt động thể chất được chứng minh là hiệu quả để quản lý cân nặng.
4. Hoạt động thể chất
Tập thể dục có nhiều lợi ích đối với cải thiện chức năng tim mạch và phòng ngừa bệnh mạch vành. Tăng 1 ml/kg/phút lượng oxy tiêu thụ khi tập luyện sẽ giảm 14-17% nguy cơ tim mạch và tử vong do mọi nguyên nhân ở cả nam và nữ.
Khuyến nghị hoạt động thể chất cho bệnh nhân bệnh ĐMVM là 30-60 phút hoạt động ở cường độ trung bình mỗi ngày, và > 5 ngày/tuần. Tất cả các hoạt động thể chất không thường xuyên như vui chơi giải trí, làm vườn,… cũng làm giảm nguy cơ tử vong so với những bệnh nhân ít vận động.
Những người trước đây ít vận động có thể bắt đầu chậm với mỗi lần tập thể dục 10 phút, được sự hỗ trợ từ người thân, và đặc biệt phải giúp bệnh nhân nhận biết và xử trí nếu xảy ra cơn đau thắt ngực khi đang hoạt động.
5. Phục hồi chức năng tim mạch
Phục hồi chức năng tim mạch là một chương trình bao gồm tập luyện và giáo dục bệnh nhân nhằm tối ưu hoạt động thể chất, tâm lý và chức năng xã hội cho bệnh nhân sau biến cố nhồi máu cơ tim, giúp bệnh nhân hòa nhập cộng động, nâng cao chất lượng cuộc sống và giảm tử vong.
Nguyên tắc chung của phục hồi chức năng tim mạch là bắt đầu sớm sau biến cố hoặc can thiệp mạch vành, thực hiện liên tục không để ngắt quãng và duy trì để bệnh nhân tự tiếp tục quá trình phục hồi chức năng suốt đời.
Có 4 giai đoạn của chương trình này: Giai đoạn trong bệnh viện Þ Giai đoạn giám sát chặt sau khi bệnh nhân ra viện Þ Giai đoạn giám sát tối thiểu Þ Giai đoạn bệnh nhân tự duy trì. Tất cả các bước trên nhằm mục đích hồi phục sớm và duy trì thói quen tập luyện cho bệnh nhân trong suốt quãng đời còn lại.
6. Các yếu tố tâm lý
Bệnh nhân mắc bệnh tim có nguy cơ rối loạn lo âu và tâm trạng không ổn định tăng gấp hai lần so với những người bình thường. Căng thẳng tâm lý, trầm cảm và lo lắng có liên quan đến kết cục xấu và khiến bệnh nhân có thể tuân thủ điều trị cũng như thay đổi lối sống theo hướng tích cực.
Hội tim mạch châu Âu (ESC) khuyến nghị nên đánh giá những yếu tố nguy cơ tâm lý trên bệnh nhân ĐMVM. Một số thử nghiệm đã cho thấy rằng các can thiệp tâm lý (tư vấn tâm lý, liệu pháp nhận thức hành vi) và can thiệp bằng thuốc có tác dụng cải thiện trầm cảm, lo âu và căng thẳng, làm giảm tỷ lệ tử vong do tim và các biến cố khác.
7. Yếu tố môi trường
Các chất ô nhiễm không khí được xem là một trong 10 yếu tố nguy cơ hàng đầu gây tử vong trên toàn cầu. Tiếp xúc với ô nhiễm không khí làm tăng nguy cơ nhồi máu cơ tim, nguy cơ nhập viện và tử vong do suy tim, đột quỵ, rối loạn nhịp tim.
Bệnh nhân bệnh ĐMNVM nên tránh những khu vực đông đúc và ùn tắc giao thông. Sử dụng máy lọc không khí giúp làm giảm lượng bụi trong nhà. Ở các khu vực ô nhiễm nặng, đeo khẩu trang N95 đã được chứng minh là có tác dụng bảo vệ tốt.

Tiếng ồn môi trường cũng làm tăng nguy cơ mắc bệnh tim mạch. Bệnh nhân nên được tư vấn và đảm bảo môi trường sống yên tĩnh, tránh những khu vực ô nhiễm tiếng ồn.
8. Hoạt động và chức năng tình dục
Bệnh nhân mắc bệnh mạch vành thường lo lắng về nguy cơ tim mạch khi hoạt động tình dục hoặc có những rối loạn chức năng tình dục. Nguy cơ nhồi máu cơ tim liên quan đến hoạt động tình dục là < 1%, nguy cơ liên quan đến đột tử là < 11,7%. Bệnh nhân cần phải giữ môi trường ổn định, không căng thẳng, không uống rượu hoặc ăn quá nhiều trước đó.
Năng lượng tiêu hao cho hoạt động tình dục thường ở mức thấp đến trung bình, tương đương với leo 2 bậc cầu thang trong 1 phút. Duy trì hoạt động thể chất thường xuyên làm giảm nguy cơ xảy ra các biến cố bất lợi trong khi hoạt động tình dục.
9. Tuân thủ điều trị và duy trì thói quen tốt
Việc tuân thủ điều chỉnh lối sống và dùng thuốc là một thách thức. Các nghiên cứu ở châu Âu cho thấy có một tỷ lệ đáng kể bệnh nhân không tuân thủ điều trị thuốc và 9% các biến cố tim mạch xảy ra là do tuân thủ kém.
Đơn giản hóa việc dùng thuốc bằng các cách giới hạn tối thiểu số lượng thuốc bệnh nhân sử dụng có thể mang lại hiệu quả tuân thủ tốt hơn.
Giáo dục về quản lý lối sống và dùng thuốc cho bệnh nhân sau khi ra viện, hỗ trợ sớm và duy trì trong thời gian dài để giúp bệnh nhân hiểu rõ được lợi ích của việc tuân thủ điều trị, giảm nguy cơ biến cố và tử vong.
10. Chủng ngừa cúm
Tiêm phòng cúm hàng năm có thể dự phòng nhồi máu cơ tim cấp ở bệnh nhân có bệnh ĐMVM, cải thiện tiên tiến triển dẫn tới suy tim, và giảm tỷ lệ tử vong do tim mạch ở người lớn trên 65 tuổi. Do đó, nên tiêm phòng cúm hàng năm cho bệnh nhân mắc bệnh mạch vành, đặc biệt là đối tượng lớn tuổi.
Bệnh mạch vành là một trong những nguyên nhân hàng đầu dẫn tới tử vong và giảm chất lượng cuộc sống. Bệnh nhân nên tầm soát phát hiện bệnh sớm, tuân thủ điều trị và điều chỉnh lối sống hợp lý để loại bỏ và kiểm soát những yếu tố nguy cơ, ngăn ngừa tiến triển và những biến cố tim mạch. Đối với những bệnh nhân sau nhồi máu cơ tim hoặc sau can thiệp mạch vành, duy trì một lối sống có lợi cũng góp phần cải thiện những biến chứng, giảm thiểu nguy cơ tái phát và nâng cao chất lượng sống.
BS Lê Thanh Nhàn
Trung tâm Nội tiết Đái tháo đường Family
Tài liệu tham khảo
- Thực hành chẩn đoán và điều trị bệnh động mạch vành, Bộ Y tế. Ban hành kèm theo quyết định số 5322/QĐ-BYT ngày 23 thánh 12 năm 2020).
- ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal (2019) 00, 171. doi:10.1093/eurheartj/ehz425
- European Guidelines on cardiovascular disease prevention in clinical practice. European Heart Journal (2016). doi:10.1093/eurheartj/ehw106