Suy tĩnh mạch là một vấn đề sức khỏe phổ biến mà nhiều người mắc phải. Các triệu chứng ban đầu của suy tĩnh mạch thường mờ nhạt, khó nhận biết như nặng chân, đau nhức chân. Nếu không được điều trị, suy tĩnh mạch có thể dẫn đến các tình trạng sức khỏe trầm trọng, chẳng hạn như: viêm da, loét tĩnh mạch và giãn tĩnh mạch mạn tính, huyết khối tĩnh mạch sâu chi dưới, thậm chí dẫn đến tàn phế, tắc mạch phổi, tử vong.
Nguyên tắc đầu tiên để điều trị bệnh là cần điều trị sớm, đúng giai đoạn, kết hợp đa mô thức điều trị bao gồm: thay đổi lối sống, sử dụng tất áp lực, sử dụng thuốc cho tới can thiệp, phẫu thuật. Việc điều trị sớm và đúng sẽ làm tăng chất lượng cuộc sống, giảm chi phí điều trị, tránh được các biến chứng xấu xảy ra.
Các biện pháp điều trị suy tĩnh mạch chi dưới hiện nay bao gồm: điều trị nội khoa (dùng thuốc và các biện pháp hỗ trợ), điều trị can thiệp ít xâm lấn và phẫu thuật.
1. Điều trị nội khoa
Là biện pháp dự phòng và phối hợp điều trị không dùng thuốc
Hầu hết những người bị suy giãn tĩnh mạch đều nên tự chăm sóc hoặc điều trị tại nhà. Điều trị tại nhà có thể làm giảm các triệu chứng và làm chậm sự tiến triển của chứng giãn tĩnh mạch.
1.1. Các bài tập vận động
Tập thể dục có thể giúp làm giảm các triệu chứng và làm chậm sự tiến triển của chứng giãn tĩnh mạch bằng cách cải thiện lưu thông máu ở chân.
– Đi bộ mỗi ngày.
– Đi xe đạp và bơi lội cũng được khuyến khích đối với bệnh giãn tĩnh mạch. Bơi lội là biện pháp lý tưởng vì ngoài tác dụng tăng cường bơm máu của cơ chi dưới, động tác bơi còn giúp đặt chân ngang với tim và tránh tích tụ máu ở chân gây ra chứng giãn tĩnh mạch.

– Tập các bài tập tăng cường cơ bắp chân, bài tập gấp duỗi cổ chân, xoay khớp cổ chân. Các bài tập có cường độ mạnh như chạy có thể gây ra sự khó chịu cho người bị suy giãn tĩnh mạch.
1.2. Giữ cân nặng hợp lý
Giữ cân nặng hợp lý và giảm cân nếu cần có thể giúp giảm các triệu chứng do giãn tĩnh mạch. Thừa cân có thể làm tăng sự sưng phù và khó chịu của chứng giãn tĩnh mạch.
1.3. Nâng cao chân
– Khi nâng cao chân, lý tưởng là bằng hoặc cao hơn mức tim, động tác này giúp giữ cho máu không ứ lại ở cẳng chân, tăng cường lưu lượng máu trở về tim và cải thiện lưu lượng máu đến các phần còn lại của cơ thể.
– Có những cách đơn giản để cải thiện lưu lượng máu ở chân và ngăn ngừa hoặc cải thiện chứng giãn tĩnh mạch như:
+ Kê chân khi ngồi. Sử dụng chỗ để chân tại nơi làm việc hoặc dùng ghế để chân, ghế đẩu ở nhà để nâng cao bàn chân.
+ Khi nằm tăng cường hồi lưu tĩnh mạch về tim. Nằm xuống và chống chân cao hơn mức tim. Thử nằm ngửa trên giường, chân tựa vào tường hoặc trên gối để cải thiện lưu lượng máu trở về tim.
– Tránh bắt chéo chân ở đầu gối khi ngồi. Bắt chéo chân ở đầu gối làm chèn ép tĩnh mạch và ngăn máu lưu thông.
– Chỉ gập bàn chân khi ngồi trong thời gian dài, chẳng hạn như khi đi máy bay hoặc đi ô tô đường dài.
1.4. Tránh ngồi hoặc đứng lâu
– Ngồi hoặc đứng yên trong thời gian dài sẽ gây thêm áp lực cho các tĩnh mạch ở chân.
– Nếu bạn đứng khi làm việc, hãy cố gắng thường xuyên ngồi xuống trong vài phút (gác chân lên). Một số người sử dụng một chiếc ghế đẩu nhỏ để chống một chân trước, sau đó đến chân kia khi đứng làm việc.
– Di chuyển xung quanh sau khi ngồi trong một thời gian dài. Nếu bạn có công việc bàn giấy, hãy đứng dậy và đi lại khoảng một phút mỗi giờ để cơ bơm ở chân có thể bơm máu về tim.
– Dừng lại để đi bộ ngắn cứ sau 30 đến 45 phút trong các chuyến đi dài bằng ô tô.
– Trong một chuyến đi máy bay dài, hãy đứng dậy di chuyển sau mỗi 30 đến 45 phút.
1.5. Biện pháp đi tất áp lực (hay vớ y khoa)
– Vớ áp lực hoạt động như một lớp áp lực bên ngoài tương tự như cơ. Chúng nhẹ nhàng ép các tĩnh mạch lại với nhau để giúp ngăn chặn máu chảy sai cách qua các van bị tổn thương và giúp bình thường hóa lưu lượng máu qua toàn bộ chân.
– Vớ áp lực y tế dài đến đầu gối hoặc hông và thường tạo áp lực từ 20 đến 40 mmHg. Hiện có các tiêu chuẩn phân loại khác nhau, nhưng theo tiêu chuẩn Châu Âu, vớ áp lực được phân loại thành bốn loại:
+ Vớ loại 1 tạo áp lực dưới 20 mmHg và được sử dụng để ngăn ngừa phù nề.
+ Vớ loại 2 tạo áp lực từ 20 đến 30 mmHg và được sử dụng để phòng ngừa suy tĩnh mạch và giãn tĩnh mạch.
+ Vớ loại 3 có độ nén cao từ 30 đến 40 mmHg và được sử dụng cho bệnh suy tĩnh mạch mãn tính.
+ Vớ loại 4 có tác dụng nén rất cao trên 40 mmHg và chủ yếu được sử dụng trong điều trị phù bạch huyết.
1.6. Điều trị nội khoa bằng thuốc
– Điều trị nội khoa với các thuốc làm bền thành mạch như: daflon, rutin C, veinamitol,… nhưng phần lớn chỉ có tác dụng trong giai đoạn đầu của giãn tĩnh mạch.
2. Điều trị suy giãn tĩnh mạch chi dưới mãn tính bằng phương pháp phẫu thuật
Bệnh nhân sẽ được phẫu thuật lột toàn bộ thân tĩnh mạch và các nhánh bên. Các biện pháp thường áp dụng hiện nay là phẫu thuật Stripping, phẫu thuật Chivas.
– Phẫu thuật Stripping: Lấy bỏ các tĩnh mạch nông bị giãn bằng một dụng cụ chuyên dùng cho phép rút các tĩnh mạch tương tự như chúng ta làm lòng gà.
– Phẫu thuật Chivas: lấy các đoạn tĩnh mạch bị giãn của hệ thống xuyên, đây là phương pháp điều trị khá triệt để có tỷ lệ tái phát thấp.
Tuy nhiên, phương pháp phẫu thuật cần được cân nhắc do phải gây tê, gây mê, thời gian nằm viện và phục hồi sau mổ lâu, có thể có các biến chứng sau phẫu thuật nhiều hơn so với các can thiệp nhiệt nội tĩnh mạch như Laser và sóng cao tần.
3. Điều trị suy giãn tĩnh mạch chi dưới mãn tính với các phương pháp can thiệp nhiệt nội tĩnh mạch bằng sóng cao tần hoặc laser
3.1. Ưu điểm của phương pháp can thiệp nhiệt nội tĩnh mạch bằng sóng cao tần hoặc laser
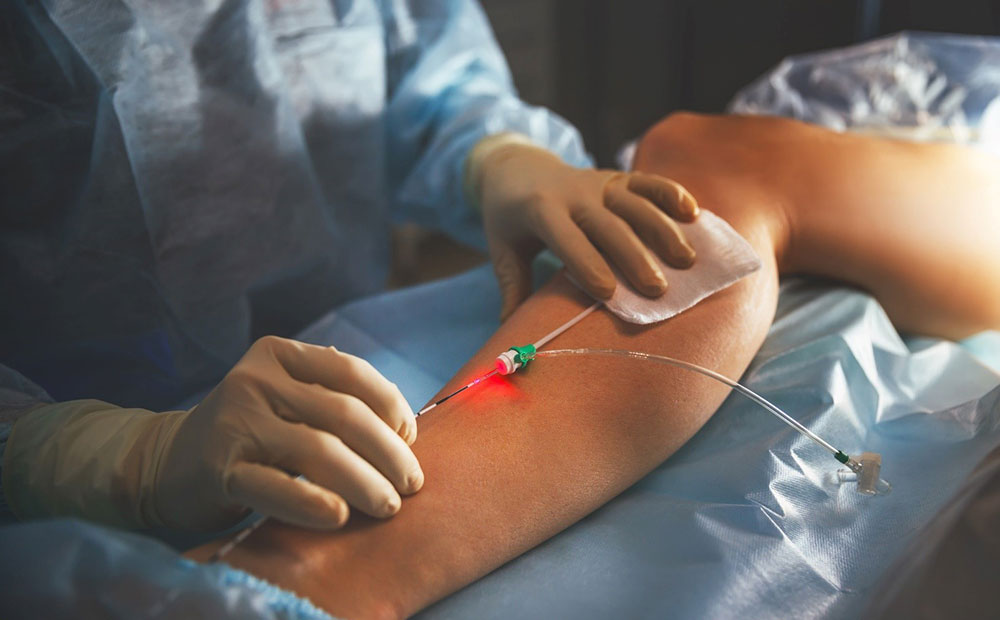
– Liệu pháp can thiệp nội tĩnh mạch bằng nhiệt xâm lấn tối thiểu đã tạo ra một cuộc cách mạng trong việc điều trị bệnh suy giãn tĩnh mạch chi dưới.
– Can thiệp nhiệt nội mạch là một phương pháp điều trị xâm lấn tối thiểu, dưới hướng dẫn của siêu âm, bác sỹ tiến hành thủ thuật sẽ luồn sợi đốt laser/RF qua da vào lòng tĩnh mạch, bằng cách sử dụng sóng radio cao tần hoặc năng lượng laser để phá huỷ và đóng các tĩnh mạch giãn.
– Phương pháp can thiệp nhiệt nội tĩnh mạch mang lại nhiều ưu thế hơn so với các phương pháp điều trị suy giãn tĩnh mạch chi dưới khác với các lợi điểm như:
+ Đây là phương pháp điều trị an toàn, thường không có biến chứng.
+ Ít xâm lấn, ít gây đau đớn.
+ Đảm bảo giữ lại vẻ đẹp của đôi chân, không để lại sẹo xấu.
+ Thời gian phục hồi sau can thiệp ngắn.
+ Tác dụng phụ sau can thiệp ít (ít đau, bỏng rát), sớm trở về hoạt động bình thường.
+ Kết quả trung hạn và dài hạn của can thiệp nhiệt nội tĩnh mạch tương tự như kết quả phẫu thuật kinh điển.
3.2. Can thiệp nhiệt nội mạch được thực hiện như thế nào?
Kỹ thuật can thiệp nhiệt nội mạch phải được tiến hành bởi bác sỹ đã được đào tạo chuyên sâu về kỹ thuật này.
– Trước tiên, bác sỹ có thể thoa kem làm tê lên vùng có tĩnh mạch giãn để giảm bớt sự khó chịu cho bệnh nhân. Vùng phẫu thuật sẽ được làm sạch, khử trùng và che phủ đảm bảo vô trùng. Vùng da được định vị để catheter đi vào tĩnh mạch giãn sẽ được gây tê bằng thuốc gây tê cục bộ.
– Bác sỹ sẽ sử dụng đầu dò siêu âm để nghiên cứu tĩnh mạch và theo dõi đường đi của nó. Sử dụng hướng dẫn của siêu âm, bác sĩ đưa một ống thông nhỏ (catheter) qua da và đi vào trong tĩnh mạch giãn. Sợi quang hoặc điện cực được đưa qua ống thông. Thuốc gây tê cục bộ được tiêm xung quanh tĩnh mạch giãn với hướng dẫn của siêu âm.
– Tiếp theo bác sỹ tiến hành đốt tĩnh mạch bằng sóng radio cao tần hoặc laser, năng lượng làm nóng tĩnh mạch khi ống thông được rút từ từ.
Toàn bộ thủ thuật này thường được hoàn thành chỉ trong vòng một giờ. Sau can thiệp người bệnh hồi phục nhanh, có thể đi lại ngay sau can thiệp.
Hiện nay, với sự phát triển vượt bậc của các phương tiện can thiệp ít xâm lấn đã giúp cho những người bệnh suy giãn tĩnh mạch chi dưới có cơ hội để tiếp cận điều trị sớm, triệt để, không để lại các biến chứng xấu, giúp bảo toàn được vẻ đẹp của đôi chân người bệnh.
ThS.BS. Hoàng Thị Bích Ngọc
Trung tâm Nội Tiết – Đái tháo đường Family
Tài liệu tham khảo
1. Almeida, J. I., & Raines, J. K. (2006). Radiofrequency ablation and laser ablation in the treatment of varicose veins. Annals of vascular surgery, 20(4), 547-552.
2. Armstrong DG, Meyr AJ. Compression therapy for the treatment of chronic venous insufficiency. Waltham, MD: UpToDate; 2017. https://www.uptodate.com/contents/15199. Accessed 08 August 2021.
3. Novak, C. J., Khimani, N., Kaye, A. D., Yong, R. J., & Urman, R. D. (2019). Current therapeutic interventions in lower extremity venous insufficiency: a comprehensive review. Current pain and headache reports, 23(3), 1-7. 4. Santler, B., & Goerge, T. (2017). Chronic venous insufficiency–a review of pathophysiology, diagnosis, and treatment. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 15(5), 538-556.