I/ ĐỊNH NGHĨA
Hội chứng Cushing là một bệnh nội tiết do rối loạn sản xuất hormone vỏ thượng thận gây tăng mạn tính hormone glucocorticoids không kìm hãm được.
Bệnh xuất hiện sớm nhưng các dấu hiệu lâm sàng thường kín đáo và muộn. Người bệnh nếu không được phát hiện sớm và điều trị kịp thời sẽ để lại những hậu quả nặng nề về thể chất và tinh thần, gây ra những biến chứng nguy hiểm cho tính mạng người bệnh.
II/ NGUYÊN NHÂN GÂY BỆNH
Nguyên nhân thường gặp nhất trong lâm sàng nội khoa là hội chứng Cushing do thuốc. Các nguyên nhân khác là do rối loạn chức năng đồi – yên, tuyến yên, bệnh lý tuyến thượng thận hoặc do sự tiết hormone kích thích vỏ thượng thận (ACTH) lạc chỗ.
– Hội chứng Cushing không phụ thuộc ACTH tuyến yên:
+ U tế bào tuyến lành tính (adenoma)
+ Ung thư vỏ tuyến thượng thận (carcinoma)
– Hội chứng Cushing phụ thuộc ACTH tuyến yên:
+ U tế bào ưa kiềm của thùy trước tuyến yên
+ Rối loạn chức năng đồi – yên
– Hội chứng ACTH hoặc CRH (Hormon giải phóng ACTH) ngoại sinh do: ung thư phổi, tuyến ức, dạ dày, tử cung,…
III/ PHÂN LOẠI
1. Hội chứng Cushing do thuốc
Là nguyên nhân thường gặp trên lâm sàng do điều trị quá liều và kéo dài cortisol hoặc steroid tổng hợp giống cortisol.
2. Hội chứng Cushing phụ thuộc ACTH
Do tăng tiết kéo dài ACTH làm tăng sản vùng bó, vùng lưới, vì thế có tăng tiết cortisol, androgen và deoxycorticosteron.
3. Bệnh Cushing
Danh từ này để chỉ hội chứng Cushing do tuyến yên tăng tiết ACTH. Bệnh chiếm 2/3 trường hợp hội chứng Cushing không phải do thuốc, thường gặp ở nữ nhiều hơn nam (tỷ lệ 8/1), tuổi trung bình khởi bệnh từ 20 – 40 tuổi.
4. U không thuộc tuyến yên ( u tiết ACTH lạc chỗ – hội chứng Cushing cận ung thư)
Do u hệ nội tiết tăng tiết ACTH, rất hiếm gặp u tăng tiết CRH. Nguyên nhân này chiếm 15% – 20% hội chứng Cushing tùy thuộc ACTH.
5. Hội chứng Cushing không phụ thuộc ACTH
Do chính tuyến thượng thận tự phát tăng tiết glucocorticoid, do đó sẽ ức chế sự tăng tiết ACTH ở tuyến yên. Chiếm 10% hội chứng Cushing, gặp ở nữ nhiều hơn nam, adenom nhiều hơn carcinom.
– Adenom tuyến thượng thận
– Carcinom tuyến thượng thận
– Tăng sản hột tuyến thượng thận
* Tăng sản hột tuyến thượng thận
- Tăng sản dạng hột nhiễm sắc tố nguyên phát có lẽ do các globulin miễn dịch gắn vào các thụ thể ACTH, kích thích tuyến thượng thận hoạt động.
- Tăng sản dạng hột kích thước lớn: có nhiều nhân lớn, đường kính 3-6cm ở hai bên tuyến thượng thận.
- Tăng sản dạng hột tùy thuộc thức ăn: một số người bệnh tăng sản dạng hột kích thước lớn có thụ thể với polypeptide ức chế dạ dày, ruột, GIP bất thường nằm ở tuyến thượng thận.
IV/ TRIỆU CHỨNG
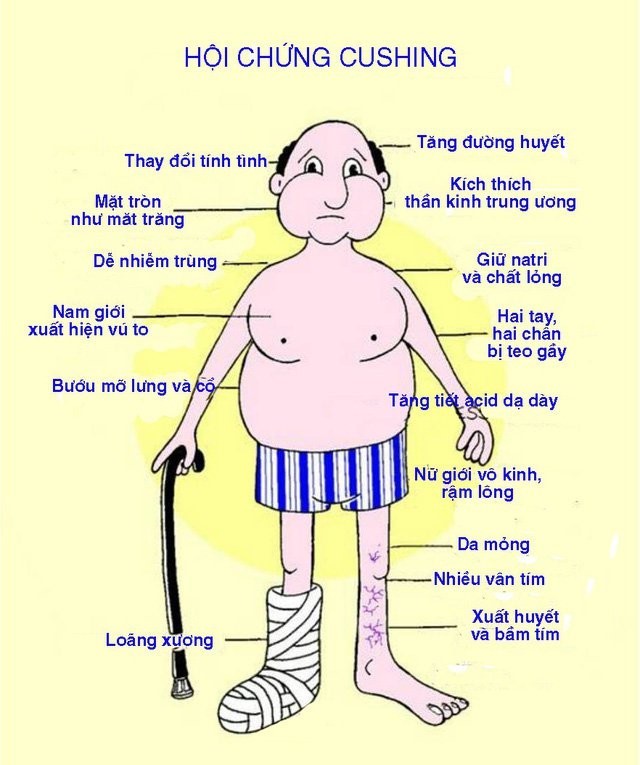
– Thay đổi về hình thể và béo là triệu chứng thường gặp nhất, do sự tăng lắng đọng mỡ. Phân bố tổ chức mỡ cũng thay đổi với sự tăng trưởng ở màng bụng (béo trung tâm/ béo thân), trung thất, dưới da mặt (mặt tròn như mặt trăng), trên xương đòn (dấu hiệu cổ áo), hố thái dương, cổ, gáy (cổ trâu).
- Thay đổi ở da: thường gặp đỏ da và da mỏng. Nguyên nhân do teo lớp thượng bì và tổ chức dưới da, kết hợp giãn mạch dưới da. Những vết rạn da màu đỏ tím, rộng từ 0,5 – 2cm, sờ có cảm giác lõm so với mặt da bình thường, vị trí thường ở bụng, mông, đùi, nếp lằn vú, nách, khoeo, trường hợp nặng có thể rạn da toàn thân.
- Rậm lông và nhiều mụn trứng cá do tăng tiết androgen. Triệu chứng này xuất hiện củ yếu ở nữ. Lông tơ mọc nhiều ở mặt, cũng có thể ở bụng, ngực, vú, đùi, tóc cũng rậm hơn.
- Tăng huyết áp cả tối đa và tối thiểu.
- Rối loạn sinh dục do tăng androgen ở nữ và tăng cortisol ở nam. Phụ nữ còn hoạt động sinh dục bị mất kinh hoặc bị rối loạn kinh nguyệt, vô sinh. Âm vật to hiếm gặp, nam giới thường giảm khả năng tình dục.
- Rối loạn thần kinh tâm lý: hầu hết người bệnh đều có dễ xúc động, thay đổi cảm xúc, chán nản, mất ngủ, lo lắng, giảm trí nhớ và sự tập trung.
- Yếu teo cơ gốc chi nhưng cơ lực ngọn chi vẫn bình thường. Nguyên nhân là do tăng quá trình dị hóa, giảm quá trình tổng hợp protein và hạ kali máu.
- Tinh trạng loãng xương, người bệnh thường bị đau xương như: cột sống, xương dài, có thể gãy xương, bệnh lý ở cột sống, xương sườn, xương bàn chân.
- Sỏi đường tiết niệu do tăng thải calci qua đường tiểu, đôi khi có cơn đau quặn thận điển hình.
- Mặc dù hiếm gặp nhưng người bệnh có thể có đái tháo đường.
Phân biệt hội chứng Cushing với các bệnh khác:
– Cần phân biệt với béo phì, trầm cảm và bệnh cấp tính: béo phì nặng ít gặp trong hội chứng Cushing, béo phì thường ở toàn thân chứ không phải chỉ béo thân.
– Bài tiết cortisol niệu bình thường hoặc tăng nhẹ, nồng độ cortisol máu bình thường. Bệnh nhân trầm cảm thường có cortisol niệu tăng nhẹ, rối loạn nhịp ngày đêm, không có biểu hiện lâm sàng của hội chứng Cushing. Bệnh nhân có bệnh cấp tính thường có bất thường về xét nghiệm và không ức chế được bằng Dexamethasone vì các stress chính (như sốt, đau) đã phá vỡ điều chỉnh bài tiết ACTH.
+ Hội chứng Cushing do thuốc do sử dụng corticoid: nồng độ cortisol máu thấp do do trục tuyến yên – thượng thận bị ức chế. Cushing do thuốc thường liên quan đến tổng liều corticoid sử dụng, thời gian bán hủy của thuốc, thời gian điều trị và thời gian sử dụng thuốc trong ngày. Sử dụng corticoid buổi chiều và buổi tối dễ bị Cushing hơn dùng corticoid chỉ một lần buổi sáng.
V/ BIẾN CHỨNG
Cushing gây ra:
- Bệnh tim mạch
- Nhiễm trùng bất thường
- Mất xương và gãy xương
- Huyết áp cao
- Sỏi thận
- Bệnh tiểu đường type 2
VI/ CÁC CẬN LÂM SÀNG
1. Các xét nghiệm đặc hiệu:
- Định lượng cortisol máu 8 giờ và 20 giờ, bình thường cortisol máu 8 giờ: 120 – 620 nmol/l; 20 giờ: 90 – 460 nmol/l.
- Xét nghiệm chẩn đoán xác định cường tiết cortisol:
- Lấy nước tiểu 24 giờ, định lượng cortisol tự do và creatinine: cortisol tự do > 100 µg/dl hoặc creatinine > 95mg/mg.
- Cho uống 1mg dexamethasone lúc 11 giờ trưa và lấy máu định lượng cortisol vào lúc 8 giờ sáng hôm sau: chẩn đoán khi cortisol huyết > 5 µg/dl.
- Định lượng cortisol máu 8 giờ và 20 giờ: cortisol tăng và rối loạn nhịp tiết.
- Trong hội chứng Cushing có sự tăng tiết cortisol cả sáng lẫn chiều dẫn tới mất nhịp ngày đêm.
- Định lượng Cortisol tự do trong nước tiểu 24 giờ (bình thường: 50 – 250 nmol trong 24 giờ)
- Định lượng Cetosteroid trong nước tiểu 24 giờ (bình thường nữ: 14 – 52 nmol/24 giờ; nam: 22 – 28 nmol/ 24 giờ.
- Các nghiệm pháp ức chế bằng Dexamethason được sử dụng để tầm soát và chẩn đoán nguyên nhân hội chứng Cushing:
- Nghiệm pháp ức chế bằng Dexamethason liều thấp trong hai ngày
- Nghiệm pháp ức chế bằng 1mg Dexamethason qua đêm
- Nghiệm pháp ức chế bằng Dexamethason liều cao
- Nghiệm pháp ức chế bằng Dexamethason liều cao qua đêm
- Nghiệm pháp kích thích bằng CRH
2. Các xét nghiệm không đặc hiệu:
- Công thức máu: có thể tăng hồng cầu và hemoglobin, hematocrit tăng nhẹ.
- Xét nghiệm sinh hóa: bình thường trong đa số trường hợp. Tăng đường huyết sau ăn thường xảy ra nhanh hơn, hầu hết người bệnh đều có tình trạng rối loạn dung nạp glucose. Calci máu bình thường, có thể tăng calci niệu.
- Soi đáy mắt: thị lực, thị trường có thể thay đổi do y tuyến uyên chèn ép vào giao thoa thị giác và do hậu quả của tăng huyết áp.
- X-quang: bóng tim có thể to do hậu quả của tăng huyết áp, có thể xẹp đốt sống, gãy xương sườn. X-quang bụng có thể thấy sỏi tiết niệu.
- Điện tâm đồ: có thể thấy dấu hiệu dày thất, thiếu máu cơ tim, hạ kali máu.
3. Các phương pháp thăm dò hình thể nội tiết:
- X-quang hố yên: bình thường kích thước hố yên là 1 x 1,2cm; mỏm yên trước và sau rõ nét. Người bệnh u tuyến yên có hố yên rộng và teo mỏm yên.
- Chụp cắt lớp vi tính sọ não (CT scanner, MRI).
- MRI tuyến thượng thận có thể phát hiện sớm tổn thương vỏ thượng thận.
- Bơm hơi sau phúc mạc, siêu âm tuyến thượng thận.
VII. CHẨN ĐOÁN
1. Chẩn đoán xác định
- Toàn thân: thay đổi hình thể, tăng cân, tăng huyết áp
- Da và tổ chức liên quan: mặt tròn đỏ, rạn da, rậm lông, trứng cá, thâm tím da
- Cơ xương: yếu cơ, teo cơ, mệt mỏi, loãng xương
- Sinh dục: rối loạn kinh nguyệt, mất kinh, âm vật to
- Tâm thần: trầm cảm và thay đổi nhân cách
- Rối loạn chuyển hóa: đái tháo đường, rối loạn dung nạp glucose
- Sỏi thận
• Xét nghiệm đặc hiệu: - Định lượng cortisol máu: tăng cao, mất nhịp ngày đêm. Đây là yếu tố quyết định cho chẩn đoán sớm hội chứng Cushing.
- Định lượng cortisol tự do trong nước tiểu 24 giờ tăng.
- 17 OHCS niệu tăng.
- Nghiệm pháp ức chế bằng Dexamethasone liều thấp: không ức chế được.
2. Chẩn đoán nguyên nhân
- Hội chứng Cushing do dùng corticoid kéo dài: tiền sử dùng thuốc.
- Bệnh Cushing: nghiệm pháp ức chế bằng Dexamethasone liều cao ức chế được. Chụp CT phát hiện quá sản thượng thận hai bên. Lâm sàng và xét nghiệm đặc hiệu phù hợp.
- Adenom thượng thận: lâm sàng và xét nghiệm điển hình. Thăm dò hình thể tuyến thượng thận phát hiện khối u. Nghiệm pháp ức chế bằng Dexamethasone liều cao không ức chế được. Hố yên bình thường.
- Ung thư thượng thận: lâm sàng diễn biến nhanh và nặng, đặc biệt rậm lông và gầy sút. Khối u tuyến thượng thận một bên lớn (>6m). Phosphatase kiềm tăng, có di căn, hố yên bình thường. Nghiệm pháp ức chế bằng Dexamethasone liều cao không ức chế được.
- Hội chứng ACTH ngoại sinh: có ung thư nguyên phát ngoài thượng thận (gan, phổi, tử cung,…). Diễn biến lâm sàng nhanh nặng, đôi khi có xạm da, di căn ung thư. Nghiệm pháp ức chế bằng Dexamethasone liều cao kém đáp ứng.
3. Chẩn đoán phân biệt
- Nghiện rượu: cũng có thể có tăng cortisol huyết và có lâm sàng tương tự như hội chứng Cushing nhưng Cortisol tự do nước tiểu bình thường.
- Béo phì: có vết rạn da nhưng cortisol tự do nước tiểu bình thường.
- Hội chứng giả Cushing: do thuốc steroid, một số thuốc: phenytoin, phenobarbital, primidone,..
- Phụ nữ có thai.
VIII. ĐIỀU TRỊ
1. Bệnh Cushing (quá sản thượng thận hai bên do bệnh lý đồi – yên)
1.1. Ngoại khoa
- Phương pháp phẫu thuật khối u tuyến yên qua xương bướm là tối ưu nhất. Cần phải điều trị thay thế bằng Hydrocortison.
- Cắt thượng thận hai bên toàn phần hoặc bán phần.
1.2. Tia xạ tuyến yên
- Chỉ định trong bệnh Cushing do tuyến yên.
1.3. Nội khoa
Người bệnh không có chỉ định phẫu thuật hoặc tia xạ có thể áp dụng điều trị bằng thuốc:
- Ketoconazol (Nizorale) 200mg/ 6 giờ/ lần, dùng thuốc này phải kiểm tra chức năng gan thường xuyên.
- Metyrapon: ngày 2g chia 2 lần, tăng liều điều trị phụ thuộc vào đáp ứng lâm sàng.
- Aminoglutethimiad: 25mg ngày uống 2 – 3 lần.
- Một số thuốc khác: Mifepriston, Octreotid, Etomidat,…
- Điều trị các bệnh phối hợp nếu có, nâng cao thể trạng,…
2. Adenoma thượng thận
Chỉ định phẫu thuật tuyệt đối
3. Ung thư thượng thận
- Phẫu thuật cắt bỏ khối u và phối hợp tia xạ trị liệu.
- Miotan: dùng 6 – 12g/ngày, chú ý kiểm tra chức năng gan thận.
4. Hội chứng ACTH ngoại sinh
- Khối u tiết ACTH nên cắt bỏ và phối hợp điều trị nội khoa bằng Ketoconazol hoặc Miotan hoặc phối hợp cả hai.
IX. DỰ PHÒNG
- Liên hệ với bác sĩ nếu có các triệu chứng gợi ý hội chứng Cushing, đặc biệt là nếu đang dùng thuốc corticosteroid để điều trị một tình trạng bệnh, như hen suyễn, viêm khớp, các bệnh lý tự miễn.
Chế độ ăn giảm dầu mỡ và calories hơn, tăng cường rau quả trong bữa ăn. - Tăng cường vận động, luyện tập thể dục thể thao.
- Sử dụng thuốc theo chỉ định của bác sĩ, không tự ý dùng quá nhiều thuốc chứa steroid trong thời gian dài.
- Khám sức khỏe định kỳ để kiểm tra tình trạng huyết áp, đường huyết, mật độ xương.
Tài liệu tham khảo:
- Hướng dẫn Chẩn đoán và Điều trị bệnh Nội tiết chuyển hóa (2015), nhà xuất bản Y học, Hà Nội
- PGS. TS Đỗ Trung Quân (18/11/2019), Hội chứng Cushing, Hội Nội tiết & Đái tháo đường Việt Nam.