Đột quỵ xảy ra khi mạch máu vận chuyển oxy và chất dinh dưỡng đến não bị tắc nghẽn do cục máu đông hoặc mạch máu bị vỡ, làm cho một phần của não không nhận được máu (và oxy) dẫn tới tổn thương các tế bào não. Điều này có thể dẫn tới một số di chứng trên bệnh nhân đột quỵ như khó nuốt, yếu liệt chi, làm ảnh hưởng đến khả năng tiếp cận dinh dưỡng. Các nghiên cứu được tiến hành cho thấy tỷ lệ suy dinh dưỡng ở bệnh nhân đột quỵ là khoảng 6 – 62% (tùy vào thời điểm khảo sát cũng như phương pháp đánh giá), nhưng nhìn chung, tình trạng này khá phổ biến và gây ảnh hưởng đến chất lượng cuộc sống của bệnh nhân.
1. Tại sao bệnh nhân sau đột quỵ có nguy cơ suy dinh dưỡng?
Tình trạng suy dinh dưỡng xảy ra khi lượng ăn vào không đủ nhu cầu hoặc cơ thể có những bất thường ảnh hưởng đến quá trình chuyển hóa thức ăn. Cũng có những trường hợp xảy ra cả hai tình trạng trên dẫn tới quá trình suy dinh dưỡng xảy ra nhanh hơn.
Bệnh nhân sau đột quỵ có nguy cơ cao thiếu hụt năng lượng ăn vào vì những di chứng để lại, như: tình trạng nuốt khó, táo bón, chán nản, suy giảm nhận thức dẫn tới kém ăn, ăn uống không ngon miệng hoặc tình trạng yếu liệt gây cản trở việc tiếp cận với thức ăn. Một số vấn đề liên quan đến chuyển hóa được cho rằng có thể ảnh hưởng đến tình trạng dinh dưỡng như tăng tốc độ trao đổi chất của cơ thể trong giai đoạn cấp tính, vấn đề liên quan đến điều chỉnh đường máu sau đột quỵ, thiếu hụt vitamin D, sự điều chỉnh của chỉ số mỡ máu liên quan đến sử dụng một số thuốc dùng sau đột quỵ.
Do đó bệnh nhân nên được bác sĩ đánh giá tình trạng dinh dưỡng sớm để đưa ra những chiến lược dinh dưỡng phù hợp từ lúc nhập viện cho tới khi trở về chăm sóc tại nhà.
2. Những vấn đề dinh dưỡng nào có thể gặp trên bệnh nhân sau đột quỵ?
2.1. Tình trạng nuốt khó, hít sặc
Tình trạng nuốt khó xuất hiện với tần suất giao động khoảng 29 – 78%, có thể xuất hiện ở bệnh nhân sau đột quỵ, kéo dài từ vài ngày cho tới vài tuần, một số bệnh nhân có thể lâu hơn. Nuốt khó dẫn tới nguy cơ suy dinh dưỡng, mất nước và tình trạng hít sặc (có thể dẫn tới viêm phổi). Vì vậy mỗi bệnh nhân cần được đánh giá chức năng nuốt càng sớm càng tốt.
Tại cơ sở y tế, thông thường bệnh nhân đều được tiến hành kiểm tra chức năng nuốt để quyết đinh cho ăn bằng đường miệng hay phải sử dụng phương pháp nuôi dưỡng khác (đặt ống thông dạ dày hoặc nuôi dưỡng đường tĩnh mạch). Sau khi xuất viện, bác sĩ thường hướng dẫn cụ thể về việc cho ăn đường miệng hay sử dụng ống nuôi. Nếu bệnh nhân ăn bằng đường miệng, người nhà cần theo dõi tình trạng khó nuốt và hít sặc của bệnh nhân và liên hệ với bác sỹ nếu có bất thường xảy ra.
2.2. Tình trạng táo bón
Táo bón xảy ra vì tình trạng nằm lâu kết hợp với chế độ ăn thiếu chất xơ dẫn đến nhu động ruột hoạt động kém hiệu quả. Táo bón kéo dài cũng ảnh hưởng đến việc ăn uống của người bệnh. Để cải thiện tình trạng này, có thể thực hiện những bài tập mát xa bụng theo chiều kim đồng hồ để kích thích nhu động ruột, tăng cường chất xơ trong chế độ ăn bằng việc sử dụng rau, củ mềm, xay nhuyễn, uống đủ nước, có thể sử dụng thuốc chống táo bón theo chỉ định của bác sỹ
2.3. Thiếu hụt năng lượng và chất dinh dưỡng
Ăn uống kém sau đột quỵ dẫn tới không đủ nhu cầu năng lượng cũng như các chất dinh dưỡng. Ước tính trung bình mức năng lượng từ tháng thứ sáu trở đi của những bệnh nhân sau đột quỵ chỉ đạt khoảng 80% so với nhu cầu hằng ngày. Lượng chất đạm trung bình đạt 160% nhu cầu cơ bản, nhưng nguồn đạm có giá trị sinh học không cao.
Việc thắt chặt ăn uống theo những chế độ ăn phù hợp với bệnh lý nền có thể dẫn đến kiêng khem quá mức, vì vậy nên tham khảo ý kiến của bác sỹ về mức năng lượng và tỷ lệ các nhóm chất dinh dưỡng.
2.4. Tình trạng loét do tì đè
Loét do tì đè là tình trạng thường gặp ở người lớn tuổi, nằm lâu, ít lăn trở làm hạn chế tưới máu đến một số vùng da của cơ thể. Bệnh nhân sau đột quỵ có nguy cơ cao xuất hiện các vết loét do hạn chế vận động cùng với tình trạng thiếu hụt dinh dưỡng, làm cho vết loét khó lành và tiến triển nặng. Cần bổ sung đủ năng lượng và protein hỗ trợ tổng hợp collagen và nitơ, những chất cần thiết hỗ trợ quá trình lành thương.
3. Những lưu ý về chăm sóc dinh dưỡng cho bệnh nhân sau đột quỵ tại nhà
3.1. Đường nuôi dưỡng
Những bệnh nhân không có tình trạng nuốt khó được chỉ định ăn đường miệng hoặc những bệnh nhân có cải thiện khả năng nuốt được chỉ định tập ăn trở lại bằng đường miệng.
Bệnh nhân nuốt khó, có nguy cơ hít sặc cao, hoặc ăn đường miệng bị gián đoạn, tiên lượng không đảm bảo được dinh dưỡng trong vòng từ 5-7 ngày thì được chỉ định hỗ trợ nuôi dưỡng bằng ống thông mũi – dạ dày hoặc ống thông mũi – tá tràng. Với những bệnh nhân tiên lượng không thể ăn đường miệng kéo dài, cân nhắc mở thông dạ dày qua da.
Nuôi dưỡng bằng ống thông là phương pháp sử dụng một ống dẫn từ mũi tới dạ dạy/ tá tràng, hoặc từ dạ dày mở ra hướng da bụng. Mục đích là để đưa thức ăn vào đường ruột ở những bệnh nhân không thể dung nạp thức ăn qua đường miệng. Dịch nuôi dưỡng là thức ăn xay nhuyễn, sữa cao năng lượng hoặc các sản phẩm sinh dưỡng bổ sung. Dịch nuôi được đưa vào bằng cách bơm theo từng đợt, nhỏ giọt chậm hoặc nhỏ giọt liên tục.
3.2. Thành phần các chất dinh dưỡng
– Mức năng lượng:
- Mức năng lượng nên duy trì từ 25-35 kcal/kg/ngày, tùy thuộc vào từng bệnh nhân.
- Trên bệnh nhân có tình trạng loét do tì đè, mức năng lượng nên dao động từ 30-35 kcal/kg/ngày.
- Tỷ lệ các chất sinh năng lượng như chất đường, chất đạm và chất béo phụ thuộc vào tình trạng các bệnh lý nền mà bệnh nhân đang mắc phải.
– Chất đạm:
- Chất đạm 1,2 – 1,5 gam/kg/ngày, phụ thuộc vào cân nặng và tình trạng mất khối cơ. Mức này cũng được khuyến cáo cho bệnh nhân có loét do tì đè.
- Nếu bệnh nhân có tình trạng sụt giảm khối cơ nhiều, có thể tăng lượng đạm lên tới 2 gam/kg/ngày, kết hợp với một số động tác tập phục hồi chức năng có trở kháng để tăng cường khối cơ.
– Chất béo:
- Tăng cường chất béo từ nguồn thực vật, giảm chất béo bão hòa < 10%, cholesterol < 300 gam (có nhiều trong phủ tạng động vật).
- Omega-3 là một loại chất béo chưa bão hòa có lợi trong việc phòng ngừa đột quỵ thứ phát và giảm tử vong sau đột quỵ. Omega-3 có nhiều trong cá biển và dầu thực vật, có thể bổ sung viên uống theo chỉ định của bác sỹ.
– Muối:
- Hạn chế dưới 5 gam/ngày, nếu có thể nên hạn chế dưới 4 gam/ngày có liên quan đến kiểm soát huyết áp tốt hơn. Với những bệnh nhân có tình trạng suy tim, suy thận, thắt chặt lượng muối < 3 gam/ngày để giảm gánh nặng cho tim, thận, giảm triệu chứng phù.
– Nước:
- Cung cấp đủ, khoảng 30 – 35ml/kg/ngày để tránh tình trạng mất nước. Đặc biệt lưu ý ở những bệnh nhân nuôi bằng ống thông, người chăm sóc lưu ý lượng dịch cho bệnh nhân hằng ngày.
- Cung cấp đủ nước cũng có lợi trong dự phòng và cải thiện tình trạng loét do tì đè.
- Lưu ý trên bệnh nhân có suy tim, suy thận cần tiết chế lượng nước tùy theo tình trạng trên mỗi bệnh nhân.
– Vi chất dinh dưỡng:
- Bổ sung đầy đủ vitamin và khoáng chất bằng cách phong phú nguồn thực phẩm, đặc biệt là rau, trái cây.
- Bổ sung vitamin B6, B12, acid folic có tác dụng trong việc làm tăng hiệu quả của thuốc chống kết tập tiểu cầu.
- Bổ sung vitamin D đường uống liều (60.000UI) hàng tháng sau đột quỵ, cùng với liều tiêm vitamin D (600.000 UI) và Calci uống (1g) hằng ngày có thể giảm đáng kể nguy cơ tử vong. Tuy nhiên việc bổ sung này cần tham khảo ý kiến của bác sỹ.
- Một số vi chất có tác dụng chống oxy hóa, có tác dụng hỗ trợ phòng ngừa sa sút trí tuệ ở bệnh nhân sau đột quỵ như: vitamin A, vitamin E và selen,… có thể được chỉ định bổ sung bằng viên uống theo ý kiến của bác sỹ hoặc tăng cường từ thực phẩm như: các loại quả mọng (dâu tây, cherry, việt quất, cà chua,…), các loại rau xanh (rau chân vịt, cải xoăn,…), các loại hạt (hạnh nhân, óc chó,…).
- Kali có tác dụng hiệu quả trong kiểm soát tốt huyết áp, có nhiều trong chuối, sầu riêng, rau dền, đậu xanh,… Lưu ý ở một số bệnh nhân có sử dụng thuốc lợi tiểu, cần được bác sĩ xem xét thuốc gây giảm hay tăng kali máu để có lời khuyên phù hợp.
3.3. Cách chế biến
Trong trường hợp bệnh nhân có rối loạn nuốt, cần chế biến và cung cấp bữa ăn với độ lỏng, đặc phù hợp để làm giảm nguy cơ hít sặc, thức ăn quá lỏng có thể gây hít sặc. Nên sử dụng súp đặc xay nhuyễn hoặc chế độ ăn mềm, có thể sử dụng thêm các chất làm đặc (bột năng, bột gạo,…). Nên bắt đầu cho ăn với lượng nhỏ, tránh các loại thức ăn gây nghẹn hoặc quá cứng.

3.4. Dinh dưỡng khuyến nghị để dự phòng tái phát đột quỵ
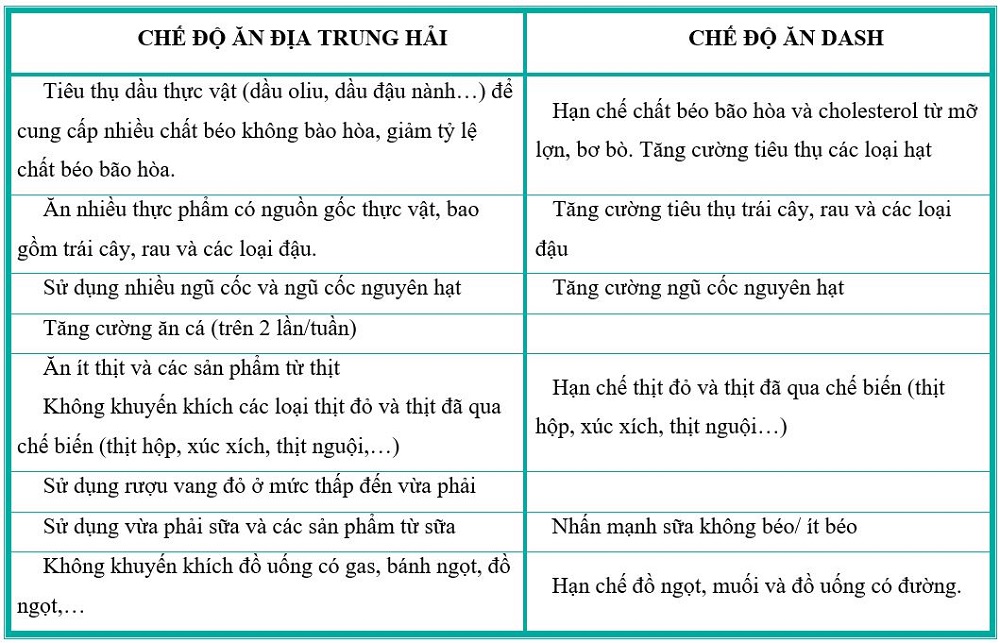
Các nghiên cứu về chế độ ăn uống và dinh dưỡng cho thấy ăn cá thường xuyên, ăn nhiều trái cây và rau quả và chất xơ theo chế độ ăn Địa Trung Hải và chế độ ăn kiêng DASH (chế độ ăn phòng ngừa tăng huyết áp) có tác dụng bảo vệ đối với đột quỵ. Một nghiên cứu theo dõi lớn ở Mỹ đã cho thấy ăn nhiều chất béo bão hòa, đồ chiên, thịt chế biến và đồ uống nhiều đường làm tăng 39% nguy cơ đột quỵ. Tiêu thụ nhiều kali và tiêu thụ ít muối đều có liên quan đến tỷ lệ đột quỵ thấp hơn.
Hướng dẫn dự phòng đột quỵ của Hiệp hội tim mạch/ Hiệp hội đột quỵ Hoa Kỳ (AHA/ASA) năm 2014, đưa ra khuyến cáo về dinh dưỡng như sau:
- Giảm lượng natri (trong muối, thực phẩm nhiều muối) và tăng lượng kali (trong một số loại như: sầu riêng, chuối, rau dền,…) có tác dụng tốt đối với tăng huyết áp.
- Chế độ ăn DASH, nhấn mạnh trái cây, rau, các sản phẩm từ sữa ít béo và giảm chất béo bão hòa (có nhiều trong bơ, mỡ lợn, bò,…)
- Chế độ ăn uống nhiều trái cây và rau quả cung cấp nhiều kali có thể làm giảm nguy cơ đột quỵ.
- Chế độ ăn Địa Trung Hải bổ sung các loại hạt được khuyến nghị trong việc giảm nguy cơ đột quỵ
Hướng dẫn dự phòng đột quỵ ở bệnh nhân có tiền sử đột quỵ và cơn thiếu máu cục bộ thoáng qua của Hiệp hội tim mạch/ Hiệp hội đột quỵ Hoa Kỳ (AHA/ASA) năm 2021, đưa ra khuyến nghị về chế độ ăn để dự phòng tái phát đột quỵ:
Không chỉ gặp khó khăn về tinh thần, vận động, ngôn ngữ, hầu hết bệnh nhân sau đột quỵ có nguy cơ cao mắc suy dinh dưỡng vì những cản trở trong quá trình ăn uống. Bên cạnh cải thiện tâm lý, cải thiện khả năng vận động, việc quan tâm tới chất lượng dinh dưỡng cho bệnh nhân sau đột quỵ sẽ giúp giảm nguy cơ bệnh tiến triển nặng, góp phần giúp bệnh nhân sớm hòa nhập, nâng cao chất lượng cuộc sống. Để làm được điều này chắc chắn không thể thiếu được sự quan tâm, chăm sóc của người thân và hướng dẫn cụ thể từ bác sỹ.
Tài liệu tham khảo:
- Ngiêm Nguyệt Thu (2019). Dinh dưỡng điều trị bệnh tai biến mạch máu não. Dinh dưỡng lâm sàng – Viện Dinh Dưỡng.
- Lưu Ngân Tâm (2019). Hướng dẫn dinh dưỡng điều trị bệnh nhân nặng. Hội dinh dưỡng lâm sàng TPHCM.
- Marcus Saikaley et al. (2018). Chapter 16 Nutritional Interventions Following Stroke, Evidence-Based Review of Stroke Rehabilitation.
- James F. Meschia et al. (2014). Guidelines for the Primary Prevention of Stroke: A Statement for Healthcare Professionals. American Heart Association/American Stroke Association.
- Dawn O. Kleindorfer et al. (2021). Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack. American Heart Association/American Stroke Association.
- Mandy L. Corrigan; Arlene A. Escuro; Donald F. Kirby (2013). Handbook of Clinical Nutrition and Stroke.
- Krause and Mahan’s Food & The Nutrition Care Process, 15th Edition 2020.
- The Guideline of NPUAP/EPUAP/PPPIA (2014). Prevention and Treatment of Pressure Ulcers: Quick Reference Guide.